肩甲骨の位置や運動の異常を示すScapular dyskinesisは、肩峰下スペースの狭小化を招き、腱板損傷などの腱板病変を生じさせる発症因子とされています。
『新しい概念「Scapular dyskinesis」を知っておこう』
では、リハビリテーションにおいて、Scapular dyskinesisをどのように評価すれば問題点を特定し、治療につなげることができるのでしょうか?
現在までに論じられている方法には、静的な肩甲骨の非対称性を評価するLateral scapular slide test(LSST)や徒手で肩甲骨の動きを補助して評価するScapular assistance test(SAT)、Scapular retraction/reposition test(SRT)があります。
『肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 前編』
しかし、これらの評価方法は、肩甲骨の位置を評価するものであり(SATなどは部分的な運動の評価)、肩甲骨の運動時の異常を検出することができません。
そこで、近年、注目されている評価方法が視覚的に評価を行うVisual observationです。
今回は、この視覚的な評価方法をご紹介しながら、Scapular dyskinesisの評価について考察していきましょう。

◆ Scapular dyskinesisを4つに分ける
LSST、SATなどのScapular dyskinesisの評価を考案したレキシントンスポーツ医科学センターのKiblerらは、2002年、肩甲骨の動きを視覚的に観察して評価する方法を報告しました。
Kiblerらは、過去の3次元運動解析から得られた知見をもとにScapular dyskinesisを4つのタイプに分類しました。検査者は、被検者に上肢の前方挙上、肩甲骨面上の挙上をそれぞれ3回行わせ、その際の肩甲骨の動きをビデオカメラで撮影し、肩甲骨の運動を分類します。
分類は、肩甲骨の下角の突出するものをタイプⅠ、肩甲骨の内側縁が突出するものはタイプⅡ、肩甲骨の挙上が過度に生じるものはタイプⅢ、肩甲骨の動きが左右対称(正常)であるものはタイプⅣとしました。

Fig.1:Kibler WB, 2002より引用改変
この評価方法は、肩甲骨の運動の異常をタイプ別に検出できるため、治療方法の選定につなげることができる利点があるとKiblerらは言います。例えば、肩甲骨の下角が突出するタイプⅠであれば、肩甲骨の後傾を促す治療方法を選択することができます。
しかし一方で、評価の信頼性(一致度)を示すκ係数が0.31-0.42と低いことが問題でした。

✻ κ係数の判断基準
Kiblerらは信頼性が低い理由について、そもそも視覚的な評価では検者間の異なりが大きいと述べています。肩甲骨が動くときには皮膚とのズレが生じるため、皮膚上にマーカーを付けることができません。そのため、マーカーのない視覚的な評価は検査者のスキルに依存するのです。
また、そもそも肩甲骨の動きを完全に4つのタイプに分類することができないとも言います。肩甲骨の動きは3軸のため、タイプが組み合わさることがあるのです。例えば挙上時にはタイプⅢ(肩甲骨の過度な挙上)が生じ、下降時にはタイプⅠ(肩甲骨の下角の突出)が生じる場合、4つのタイプでは対応できません。
Kiblerらは、これらの問題点を改善し、精度の高い視覚的な評価方法を追求していくべきであると論じています(Kibler WB, 2002)。
◆ Scapular dyskinesisの評価はよりシンプルに?
2009年、アルカディア大学のMcClureらは、Kiblerらの評価方法の信頼性が低いことを挙げて、そもそもScpular dyskinesisを4つのタイプに分類することに無理があると言います。そして新たな評価方法を提案しました。
McClureらは、Scapular dyskinesisの程度を明確化させるために「正常、軽度、明から」の3つの分類を用いました。
まず、被検者は1〜3kgの重りを両手に把持し、肩の挙上と外転を行います。重りを付加したほうが筋の機能不全を検出しやすいためです。次に、被験者は肩の挙上と外転をそれぞれ5回行います。
検査者は後方より肩甲骨の動きをビデオ撮影し、左右の肩甲骨のそれぞれの内側縁の突出(Winging)、早期の挙上や過度の挙上・プロトラクションなどのリズム異常(Dysrhythmia)から、Scapular dyskinesisの程度を3つに分類します。
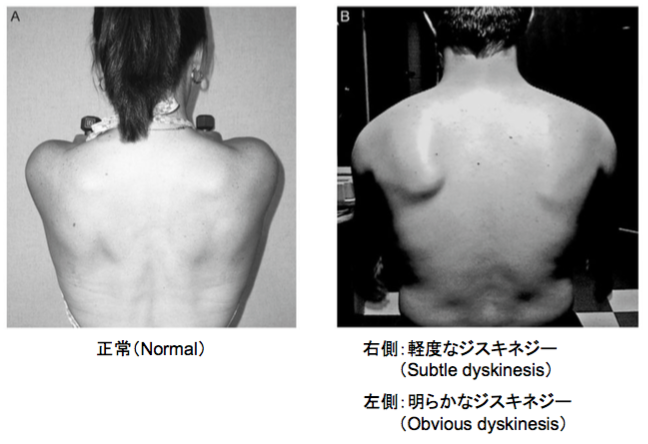
Fig.2:McClure P, 2009より引用
ビデオ撮影により得られた所見から、Scapular dyskinesisは外転より屈曲で生じやすいこと、挙上時よりも下降時に生じやすい傾向であることがわかりました。さらに、Scapular dyskinesisの分類を3種類にしたことによって、評価の信頼性はKiblerらに比べて、確実に向上しました(κ係数:0.48-0.61、一致率:75%-82%)。
これらの結果から、McClureらは、Scapular dyskinesisの評価はよりシンプルに分類したほうが良いと結論づけています(McClure P, 2009)。
また、「Scapular dyskinesisの評価はよりシンプルに」と考えたのはMcClureだけではありませんでした。
2009年、ケンタッキー大学のUhlらは、Scapular dyskinesisの視覚的な評価方法をさらに簡略化しました。その方法は、Scapular dyskinesisが「あるorなし(yes/no)」の2分類です。
Uhlらは、Kiblerらの4分類をもとに、肩甲骨の下角や内側縁が突出するタイプⅠ〜Ⅲの所見が含まれるものを「ある(Yes)」、左右対称性(タイプⅣ)のものを「なし(No)」と分類しました。
この分類により、評価の信頼性は高い値(一致率:79%)を示し、Scapular dyskinesisの有無を明確化させるスクリーニングとして有用であると述べています(Uhl TL, 2009)。
McClureやUhlらの報告によって、評価方法をよりシンプルにすることで、Scapular dyskinesisの存在や程度を高い信頼性をもって示すことができるようになりました。
しかし、何かひっかかります。
確かに評価をシンプルにすることでScapular dyskinesisのスクリーニングには有用です。では、その評価から問題点の抽出、治療へのリーズニングができるのでしょうか?
Kiblerらは、4分類の利点を「肩甲骨の運動異常をタイプ別に検出することにより問題点を明らかするとともに、治療方法の選定につなげることができる」と述べています。評価の先に何を見出すのか?と問われれば、ただ評価をシンプルにすれば良いというわけではないように感じます。しかしながら、Kiblerの評価の利点と信頼性がトレードオフの関係であることも否めません。
では、Kiblerの評価の利点と高い信頼性を合わせもつ評価方法はあるのでしょうか?
次回、この問いに挑戦した近年の報告をご紹介して、さらに考察を進めていきたいと思います。
追伸:今回のテーマは前編、後編の2回に分ける予定でしたが、思いのほか字数が多くなってしまいました。次回を後編としてScapular dyskinesisの評価についてまとめていきます。
肩関節のしくみとリハビリテーション
肩リハビリ①:肩関節痛に対する適切な運動を導くためのアルゴリズム
肩リハビリ②:腱板断裂術後の再断裂のリスクが15倍になる指標とは?
肩リハビリ③:腱板断裂(損傷)の新しいリスク指標を知ろう
肩リハビリ④:腱板断裂(損傷)の発症アルゴリズムからリハビリを考えよう
肩リハビリ⑤:肩甲骨の運動とその役割を正しく理解しよう
肩リハビリ⑥:肩甲骨のキネマティクスと小胸筋の関係を知っておこう
肩リハビリ⑦:新しい概念「Scapular dyskinesis」を知っておこう
肩リハビリ⑧:肩甲骨周囲筋の筋電図研究の不都合な真実
肩リハビリ⑨:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 前編
肩リハビリ⑩:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 中編
肩リハビリ⑪:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 後編
肩リハビリ⑫:肩甲骨の運動パターンから肩甲骨周囲筋の筋活動を評価しよう
肩リハビリ⑬:肩甲骨のキネマティクスと姿勢との関係を知っておこう
肩リハビリ⑭:ヒトは投げるために肩を進化させてきた 前編
肩リハビリ⑮:ヒトは投げるために肩を進化させてきた 中編
肩リハビリ⑯:ヒトは投げるために肩を進化させてきた 後編
References
Kibler WB, et al. Qualitative clinical evaluation of scapular dysfunction: a reliability study. J Shoulder Elbow Surg. 2002 Nov-Dec;11(6):550-6.
McClure P, et al. A clinical method for identifying scapular dyskinesis, part 1: reliability. J Athl Train. 2009 Mar-Apr;44(2):160-4.
Uhl TL, et al. Evaluation of clinical assessment methods for scapular dyskinesis. Arthroscopy. 2009 Nov;25(11):1240-8.