「肩関節インピンジメント症候群」と聞いてどのような評価と治療を思い浮かべるでしょうか?
理学療法や作業療法は、医師の診断にもとづく診断名に応じて評価・治療を行います。しかし、このような現状に対して2013年、Ludewigらは診断名にもとづいたリハビリテーションの限界について警鈴を鳴らしました。
診断名が示しているのは必ずしも同じ病態とは限りません。そのため、Ludewigらは診断名だけで評価や治療の大方な内容を決めてしまうと適切なリハビリテーションが行われない可能性を危惧したのです。
例えば、「インピンジメント症候群」と言ってもその要因は腱板損傷や肩峰下滑液包炎、上腕二頭筋長頭腱炎、関節唇損傷など複数あります。また、インピンジメント症候群には肩峰下インピンジメントやインターナルインピンジメントなど種類も異なります。
これらの背景からLudewigらは、診断名に障害名を追加して評価、治療の内容を導き出すべきだと提唱しています。例えば肩関節痛という障害名から可動域制限の評価や筋力低下の評価といったサブグループの評価を検討し、その評価にもとづく治療を行うというものです(Ludewig PM, 2013)。
そこで参考になるのがKlintbergらの肩関節痛に対するリハビリテーション・アルゴリズムです。
2012年、学術実績があり、スポーツの現場でも優秀な治療成績をあげている世界的に著名な理学療法士9名をスウェーデンに集めて肩関節痛に対するアルゴリズムを作成する検討会が行われました。彼らは研究報告や経験論をもとに議論を行い、コンセンサスを得ながらアルゴリズムを作成しました。
そして2015年、”Consensus for physiotherapy for shoulder pain”という名で肩関節痛に対するアルゴリズムを発表したのです。
では、そのアルゴリズムを見てみましょう。
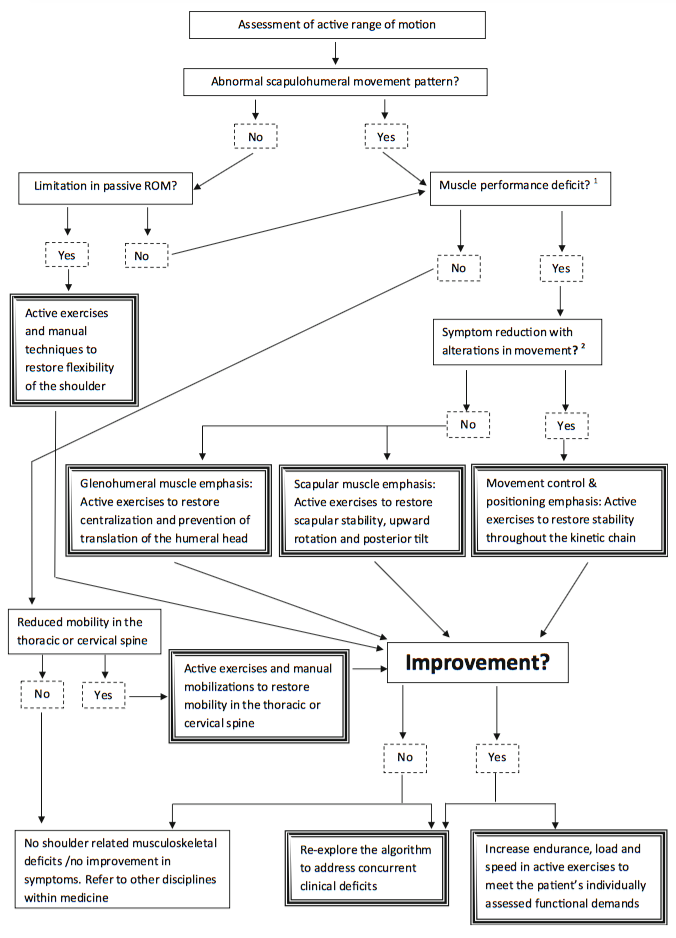
Fig.1:Klintberg IH, 2015より引用
翻訳バージョン(左右の位置関係を変えています)
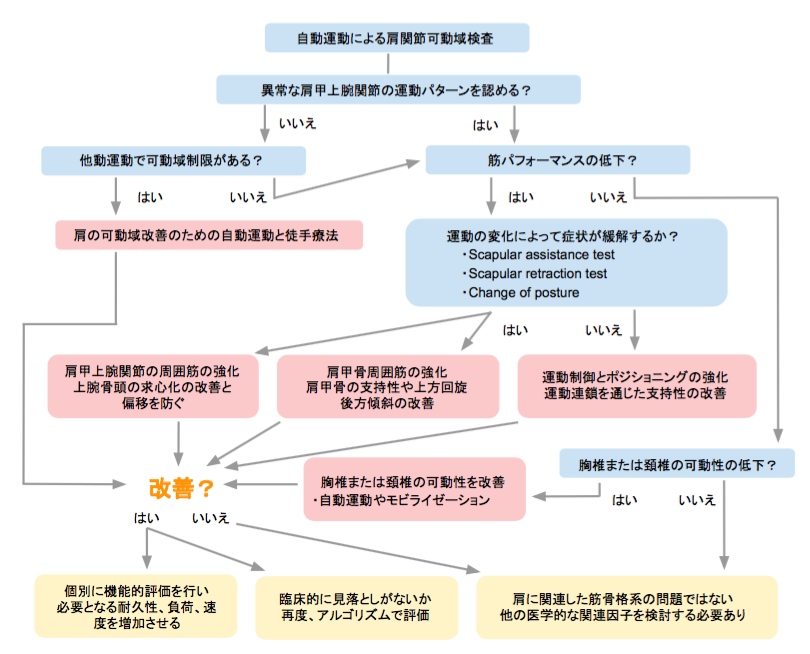
Fig.2:Klintberg IH, 2015より引用改変
少し解説を加えると、まず患者さんに肩関節の自動運動を行っていただきます。そこで肩甲上腕関節に異常な運動パターンを認めない場合は、肩関節の可動域の評価に移ります。異常な運動パターンを認める場合は、筋力の評価に移ります。筋力評価により筋力低下を認めた場合は、肩甲骨の運動を徒手的に介入して症状が緩解するかなどを評価します。ここではScapular assistance testとScapular retraction testなどの評価方法が推奨されています。
Scapular assistance test
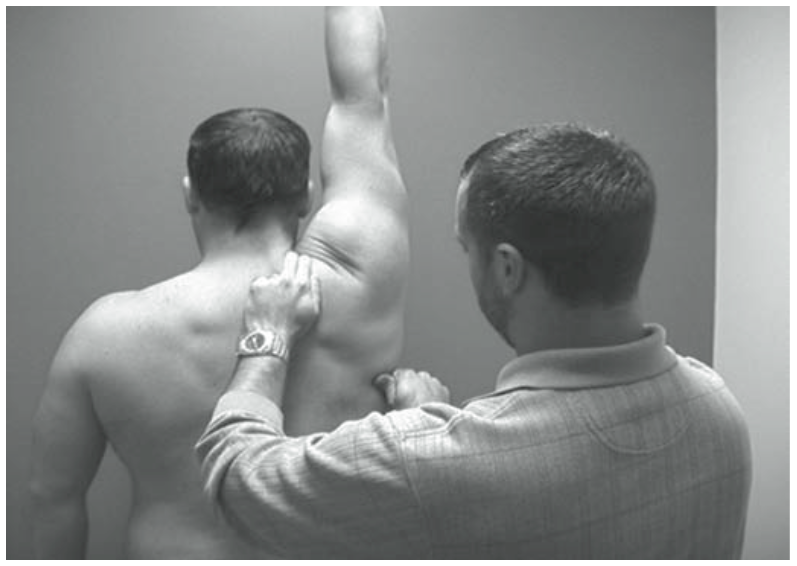
Fig.3:Kibler WB, 2010より引用。肩挙上時に肩甲骨の上方回旋、後傾をアシストし、症状の変化を評価する。
Scapular retraction test

Fig.4:Kibler WB, 2010より引用。棘上筋の筋力評価の肢位で肩甲骨をリトラクトさせて固定し、棘上筋の筋力が増加するか評価する。
これらの介入により症状が緩和した場合は、肩甲骨の機能不全(いわゆるScapular dyskinesis)または腱板機能不全の可能性があり、介入して効果判定していきます。
このように障害名から評価・介入を行い、その結果により次の評価が選択できるというアルゴリズムの利点を生かすことで診断名では捕らえられない病態の個別性を適切に評価し、治療できるだろうとKlintbergらは述べています。また、経験の浅いセラピストがこのアルゴリズムを使用することによって、評価・治療の効率性が高まり、評価項目の見落としがなくなるとのことです。
肩関節は人体の関節の中でも複雑性が高い部位です。診断名にこのようなアルゴリズムを追加することで評価の適正化を高めることが期待できます。適切な評価から適切な治療へ。また参考になるアルゴリズムなどがありましたらご紹介していきます。
肩関節のしくみとリハビリテーション
肩リハビリ①:肩関節痛に対する適切な運動を導くためのアルゴリズム
肩リハビリ②:腱板断裂術後の再断裂のリスクが15倍になる指標とは?
肩リハビリ③:腱板断裂(損傷)の新しいリスク指標を知ろう
肩リハビリ④:腱板断裂(損傷)の発症アルゴリズムからリハビリを考えよう
肩リハビリ⑤:肩甲骨の運動とその役割を正しく理解しよう
肩リハビリ⑥:肩甲骨のキネマティクスと小胸筋の関係を知っておこう
肩リハビリ⑦:新しい概念「Scapular dyskinesis」を知っておこう
肩リハビリ⑧:肩甲骨周囲筋の筋電図研究の不都合な真実
肩リハビリ⑨:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 前編
肩リハビリ⑩:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 中編
肩リハビリ⑪:肩甲骨の運動異常(Scapular dyskinesis)を評価しよう 後編
肩リハビリ⑫:肩甲骨の運動パターンから肩甲骨周囲筋の筋活動を評価しよう
肩リハビリ⑬:肩甲骨のキネマティクスと姿勢との関係を知っておこう
肩リハビリ⑭:ヒトは投げるために肩を進化させてきた 前編
肩リハビリ⑮:ヒトは投げるために肩を進化させてきた 中編
肩リハビリ⑯:ヒトは投げるために肩を進化させてきた 後編
Reference
Ludewig PM, et al. What's in a name? Using movement system diagnoses versus pathoanatomic diagnoses. J Orthop Sports Phys Ther. 2013 May;43(5):280-3.
Klintberg IH, et al. Consensus for physiotherapy for shoulder pain. Int Orthop. 2015 Apr;39(4):715-20.
Kibler WB, et al. Current concepts: scapular dyskinesis. Br J Sports Med. 2010 Apr;44(5):300-5.